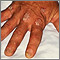
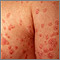
Es una afección cutánea que provoca enrojecimiento, escamas plateadas e irritación de la piel. La mayoría de las personas con psoriasis presentan parches gruesos, rojos y bien definidos de piel y escamas de color blanco plateado. Esto se denomina psoriasis en placa.
Causas
La psoriasis es común. Cualquiera puede tenerla, pero casi siempre comienza entre las edades de 10 y 35 años, o a medida que las personas envejecen.
La psoriasis no es contagiosa. Esto significa que no se transmite a otras personas.
La psoriasis parece transmitirse de padres a hijos.
Las células cutáneas normales crecen en lo profundo de la piel y suben hasta la superficie aproximadamente una vez al mes. Cuando una persona tiene psoriasis, en promedio, este proceso ocurre en un plazo de 7 a 14 días. Esto resulta en la acumulación de células muertas en la superficie de la piel, formando una acumulación de escamas.
Los siguientes factores pueden desencadenar un ataque de psoriasis o hacer que sea más difícil de tratar:
- Infecciones bacterianas o virales, incluso faringitis estreptocócica e infecciones de las vías respiratorias altas
- Aire seco o piel seca
- Lesión en la piel, como cortaduras, quemaduras, picaduras de insectos y otras erupciones cutáneas
- Algunos medicamentos, incluyendo los medicamentos antipalúdicos, betabloqueadores y litio
- Estrés
- Muy poca luz solar
- Demasiada luz solar (quemadura solar)
La psoriasis puede ser peor en personas con un sistema inmunitario debilitado, incluyendo personas con VIH/sida.
Algunas personas con psoriasis también tienen artritis (artritis psoriásica). Además, las personas con psoriasis tienen un mayor riesgo de padecer de hígado graso y trastornos cardiovasculares, tales como enfermedad cardíaca y accidente cerebrovascular.
Síntomas
La psoriasis puede aparecer en forma repentina o lenta. Muchas veces, desaparece y luego se reactiva.
El síntoma principal de la afección son placas de piel irritadas, rojas y descamativas. Las placas se ven con mayor frecuencia en los codos, en las rodillas y en la parte media del cuerpo. Sin embargo, pueden aparecer en cualquier parte, incluso el cuero cabelludo, palmas de las manos, plantas de los pies y los genitales.
La piel puede estar:
- Con comezón
- Seca y cubierta con piel descamativa y plateada (escamas)
- De color entre rosa y rojo
- Levantada y gruesa
Otros síntomas pueden incluir:
- Dolor o malestar articular o en los tendones
- Cambios en las uñas, por ejemplo, uñas gruesas, uñas de color entre amarillo y marrón, pequeños hoyuelos en la uña y uñas que se despegan de la piel por debajo
- Caspa abundante en el cuero cabelludo
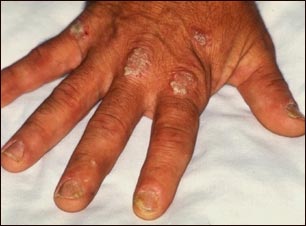
Existen cinco tipos principales de psoriasis:
- Eritrodérmica: el enrojecimiento de la piel es muy intenso y cubre una zona grande.
- Guttata: aparecen pequeñas manchas entre rojas y rosadas en la piel. Esta forma a menudo está relacionada con las infecciones por estreptococos, especialmente en niños.
- Inversa: se presenta enrojecimiento e irritación de la piel de las axilas, la ingle y entre la piel superpuesta, en lugar de aparecer en las áreas más comunes de los codos y las rodillas.
- Placa: gruesos parches de piel rojos y gruesos cubiertos por escamas plateadas y blancas. Este es el tipo más común de psoriasis.
- Pustular: ampollas amarillas llenas de pus (pústulas) que están rodeadas de piel roja e irritada.
Pruebas y exámenes
Su proveedor de atención médica generalmente puede diagnosticar esta afección observando la piel.
Algunas veces, se lleva a cabo una biopsia de piel para descartar otros trastornos posibles. Si tiene dolor articular, su proveedor puede ordenar exámenes por imágenes.
Tratamiento
El objetivo del tratamiento es controlar los síntomas y prevenir una infección.
Hay tres opciones de tratamiento disponibles:
- Lociones, ungüentos, cremas y champús para la piel: estos se denominan tratamientos tópicos.
- Pastillas o inyecciones que afectan la respuesta inmunitaria del cuerpo, no simplemente la piel: se denominan tratamientos sistémicos o generalizados.
- Fototerapia, en la cual se utiliza luz ultravioleta para tratar la psoriasis.
TRATAMIENTOS USADOS EN LA PIEL (TÓPICOS)
La mayoría de las veces, la psoriasis se trata con medicamentos que se aplican directamente sobre la piel o el cuero cabelludo. Estos pueden incluir:
- Cremas o ungüentos de cortisona
- Otras cremas y ungüentos antiinflamatorios
- Cremas o ungüentos que contengan alquitrán de hulla o antralina
- Cremas para quitar la descamación (generalmente ácido salicílico o ácido láctico)
- Champús para la caspa (de venta libre o recetados)
- Humectantes
- Medicamentos recetados que contengan vitamina D o vitamina A (retinoides)
TRATAMIENTOS SISTÉMICOS (GENERALIZADOS)
Si usted tiene una psoriasis de moderada a severa, su proveedor probablemente recomendará medicamentos que inhiban la respuesta inmunitaria defectuosa del cuerpo. Estos medicamentos incluyen metotrexato o ciclosporina. También se pueden utilizar retinoides tales como acitretin.
Los medicamentos más nuevos, llamados biológicos, se usan más comúnmente ya que atacan más específicamente las causas de la psoriasis. Los biológicos aprobados para el tratamiento de la psoriasis incluyen:
- Adalimumab (Humira)
- Abatacept (Orencia)
- Apremilast (Otezla)
- Brodalumab (Silig)
- Certolizumab pegol (Cimzia)
- Etanercept (Enbrel)
- Infliximab (Remicade)
- Ixekizumab (Talz)
- Golimumab (Simponi)
- Guselkumab (Tremfya)
- Risankizumab-rzaa (Skyrizi)
- Secukinumab (Cosentyx)
- Tridakizumab-asmn (Ilumya)
- Ustekinumab (Stelara)
FOTOTERAPIA
Algunas personas pueden optar por hacerse fototerapia, la cual es segura y puede ser muy efectiva:
- Este es un tratamiento en el que la piel se expone cuidadosamente a luz ultravioleta.
- Se puede administrar sola o después de tomar un medicamento que hace que la piel sea sensible a la luz.
- La fototerapia para la psoriasis se puede administrar como luz ultravioleta A (UVA) o luz ultravioleta B (UVB).
OTROS TRATAMIENTOS
Si usted tiene una infección, su proveedor le recetará antibióticos.
CUIDADO EN EL HOGAR
Seguir estos consejos en el hogar puede ayudar:
- Tomar un baño o una ducha diariamente: trate de no frotarse con demasiada fuerza porque esto puede irritar la piel y desencadenar un ataque.
- Los baños de avena pueden actuar como calmante y ayudar a aflojar las escamas. Se pueden utilizar productos de venta libre para estos baños. O puede mezclar 1 taza (128 gramos) de avena en la bañera (del baño) con agua tibia.
- Mantener la piel limpia y húmeda y evitar los desencadenantes específicos de la psoriasis puede ayudar a reducir la cantidad de reactivaciones.
- La luz solar puede ayudar a que los síntomas desaparezcan. Tenga cuidado con las quemaduras solares.
- Las técnicas de relajación y antiestrés -- El vínculo entre el estrés y los ataques de psoriasis aún no se comprende bien.
Grupos de apoyo
Algunas personas se pueden beneficiar de un grupo de apoyo para la psoriasis. La Fundación Nacional para la Psoriasis es un buen recurso: www.psoriasis.org.
Expectativas (pronóstico)
La psoriasis puede ser una afección de por vida que usualmente se puede controlar mediante tratamiento. Puede desaparecer durante períodos extensos y luego volver. Con el tratamiento apropiado, no afecta la salud general. Pero debe estar al tanto que existe un fuerte vínculo entre la psoriasis y otras afecciones, como la enfermedad del corazón.
Cuándo contactar a un profesional médico
Contacte a su proveedor si presenta síntomas de psoriasis o si la irritación de la piel continúa a pesar del tratamiento.
Coméntele a su proveedor si tiene dolor articular o fiebre con los ataques de psoriasis.
Si tiene síntomas de artritis, hable con su proveedor, dermatólogo o reumatólogo.
Si tiene un brote grave que le cubra toda o la mayor parte del cuerpo, acuda a la sala de urgencias o llame al número local de emergencias (como el 911 en los Estados Unidos).
Prevención
No existe ninguna forma de prevención conocida para la psoriasis. Mantener la piel humectada y limpia y evitar los desencadenantes de la enfermedad puede ayudar a reducir la cantidad de reagudizaciones.
Los proveedores recomiendan los baños o duchas diarias para las personas con psoriasis. Evite restregarse demasiado fuerte, porque esto puede irritar la piel y desencadenar un ataque.
Nombres alternativos
Psoriasis en placa; Psoriasis vulgar; Psoriasis guttata; Psoriasis pustular
Referencias
Armstrong AW, Siegel MP, Bagel J, et al. From the Medical Board of the National Psoriasis Foundation: treatment targets for plaque psoriasis. J Am Acad Dermatol. 2017;76(2):290-298. PMID: 27908543 pubmed.ncbi.nlm.nih.gov/27908543/.
Dinulos JGH. Psoriasis and other papulosquamous diseases. In: Dinulos JGH, ed. Habif's Clinical Dermatology. 7th ed. Philadelphia, PA: Elsevier; 2021:chap 8.
Lebwohl MG, van de Kerkhof P. Psoriasis. In: Lebwohl MG, Heymann WR, Coulson IH, Murrell DF, eds. Treatment of Skin Disease. 6th ed. Philadelphia, PA: Elsevier; 2022:chap 210.
van de Kerkhof PCM, Nestlé FO. Psoriasis. In: Bolognia JL, Schaffer JV, Cerroni L, eds. Dermatology. 4th ed. Philadelphia, PA: Elsevier; 2018:chap 8.
Ultima revisión 7/1/2022
Versión en inglés revisada por: Elika Hoss, MD, Assistant Professor of Dermatology, Mayo Clinic, Scottsdale, AZ. Internal review and update on 07/18/2023 by David C. Dugdale, MD, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team.
Traducción y localización realizada por: DrTango, Inc.