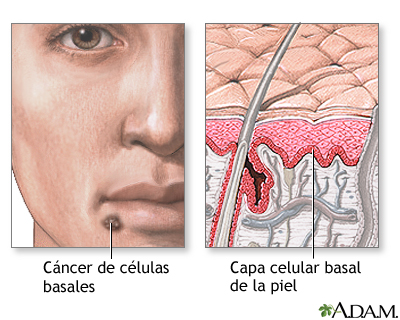
Es el tipo más común de cáncer en los Estados Unidos. La mayoría de los cánceres de piel son de células basales.
Otros tipos comunes de cánceres de piel son:
Causas
La capa superior de la piel se llama epidermis. La capa inferior de la epidermis es la capa de las células basales. Con el cáncer de células basales, las células de esta capa son las que se vuelven cancerosas. La mayoría de los cánceres de células basales se producen en la piel que regularmente está expuesta al sol o a otro tipo de radiación ultravioleta.
Este tipo de cáncer de piel es más común en personas mayores de 50 años. Pero puede ocurrir en personas más jóvenes que han tenido exposición extensa del sol. El cáncer basal es casi siempre de crecimiento lento. En pocas ocasiones se disemina a otras partes del cuerpo.
Usted es más propenso a contraer cáncer de células basales si tiene:
- Piel de color claro o pecosa
- Ojos azules, verdes o grises
- Cabello rubio o rojo
- Sobreexposición a rayos X u otras formas de radiación
- Muchos lunares
- Parientes cercanos que tienen o han tenido cáncer de piel
- Quemaduras solares múltiples y graves a comienzos de la vida
- Exposición diaria al sol por tiempo prolongado (como la exposición al sol recibida por personas que trabajan al aire libre)
Otros factores de riesgo incluyen:
- Fumar
- Tener un sistema inmunológico debilitado, como estar en tratamiento con medicamentos supresores del sistema inmune después de un trasplante de órganos
- Tener enfermedades hereditarias de la piel, como el síndrome de carcinoma de basocelular nevoide
- Haber tenido terapia fotodinámica
Síntomas
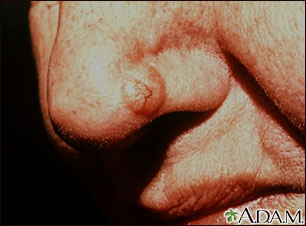
El cáncer de células basales normalmente crece lentamente y por lo general es indoloro. Es posible que no luzca tan diferente de la piel normal. Usted puede tener un crecimiento o protuberancia en la piel que es:
- Nacarada o cerosa
- Blanca o rosada pálida
- De color carne o marrón
- Un parche de piel rojo y escamoso
En algunos casos, la piel está solo ligeramente levantada o incluso plana.
Usted puede tener:
- Una lesión cutánea que sangra fácilmente
- Una llaga que no sana
- Puntos de supuración o costra en una llaga
- Una llaga similar a una cicatriz sin haberse lesionado la zona
- Vasos sanguíneos irregulares en o alrededor del punto
- Una llaga con una zona deprimida (hundida) en el medio
Pruebas y exámenes
Su proveedor de atención médica revisará la piel y examinará el tamaño, forma, color y textura de cualquier zona sospechosa.
Si su proveedor piensa que usted podría tener cáncer de piel, se extraerá un pedazo de esta, lo cual se denomina biopsia de piel. La muestra se envía a un laboratorio para su análisis bajo un microscopio.
Una biopsia de piel se debe hacer para confirmar la presencia de un cáncer de piel de células basales u otros cánceres cutáneos. El diagnóstico no puede basarse únicamente en la apariencia de tu piel.
Tratamiento
El tratamiento depende del tamaño, profundidad y la localización del cáncer de piel y de su salud general. Cada tratamiento tiene sus riesgos y beneficios. Usted y su proveedor pueden discutir acerca del mejor tratamiento para usted.
El tratamiento puede involucrar cualquiera de lo siguiente:
- Escisión: cortar el cáncer de piel y utilizar puntos de sutura para unir la piel nuevamente.
- Raspado y electrodesecación: raspado de las células cancerosas y uso de electricidad para destruir las células cancerosas que queden. Se utiliza para tratar cánceres que no son grandes ni profundos. A menudo el raspado es realizado sin la electrodesecación.
- Criocirugía: congelamiento de las células cancerosas, lo cual las destruye. Se utiliza para cánceres que no son grandes ni profundos.
- Medicación: cremas para la piel que contengan medicamento. Se utiliza para tratar cánceres que no son grandes ni profundos.
- Cirugía de Mohs: extraer una capa de piel e inmediatamente examinarla bajo el microscopio; luego, retirar capas adicionales de piel hasta que no haya signos de cáncer. Por lo general se usa para cánceres de piel en la nariz, los oídos y otras áreas de la cara.
- Terapia fotodinámica: tratamiento mediante el uso de luz. Se utiliza para tratar cánceres que no son grandes ni profundos.
- Radioterapia: se puede emplear si un cáncer de células basales no se puede tratar con cirugía.
- Quimioterapia: se puede usar para tratar cáncer de células basales que se haya propagado a otras partes del cuerpo o que no se pueda tratar con cirugía.
- Terapias biológicas (inmunoterapias): medicamentos que están dirigidos a y matan las células basales cancerígenas de la piel y que se utilizan cuando los tratamientos habituales no funcionan.
Grupos de apoyo
Puede aliviar el estrés de la enfermedad uniéndose a un grupo de apoyo para el cáncer. Compartir con otros que tienen experiencias y problemas en común puede ayudarlo a no sentirse solo.
Expectativas (pronóstico)
La mayoría de estos cánceres se curan cuando se tratan a tiempo. Algunos cánceres de células basales reaparecen en el mismo lugar. Los más pequeños tienen menos probabilidades de retornar.
El cáncer de células basales casi nunca se propaga más allá del lugar original. Sin embargo, sin tratamiento se puede diseminar en las áreas circundantes, tejido cercano y el hueso.
Cuándo contactar a un profesional médico
Contacte a su proveedor para solicitar una cita si tiene una llaga o mancha en la piel que cambie de:
- Apariencia
- Color
- Tamaño
- Textura
Igualmente, contacte a su proveedor si una mancha se vuelve dolorosa o se hincha, o si empieza a sangrar o a picar.
Prevención
Los expertos no están de acuerdo sobre el valor de los exámenes de piel de rutina realizados por su proveedor. Pero todos coinciden en que es importante conocer su propia piel y comunicarse con su proveedor si nota cualquier detalle inusual.
La mejor forma de prevenir el cáncer de piel es reducir la exposición a la luz solar. Use siempre protector solar:
- Aplique protectores solares de alta calidad con FPS (factor de protección solar) de por lo menos 30, incluso al estar al aire libre solo por corto tiempo.
- Aplique una gran cantidad de protector solar en todas las zonas expuestas, incluso las orejas y los pies.
- Busque protectores que bloqueen tanto la luz tipo UVA como la tipo UVB.
- Use un protector solar resistente al agua.
- Aplique el protector solar al menos 30 minutos antes de salir. Siga las instrucciones en el empaque sobre la frecuencia para volver a aplicarlo. Asegúrese de reaplicarlo después de nadar o sudar.
- Use protector solar en invierno y también en los días nublados.
Otras medidas para ayudar a evitar la exposición excesiva al sol:
- La luz ultravioleta es más intensa entre las 10 a.m. y las 4 p.m. De tal manera que trate de evitar el sol durante estas horas.
- Proteja su piel usando sombreros, camisas de manga larga, faldas largas o pantalones. También puede comprar ropa protectora contra el sol.
- Evite superficies que reflejen más la luz, como el agua, la arena, el concreto y las zonas pintadas de blanco.
- La piel se quema más rápidamente a mayores altitudes.
- No utilice lámparas de sol ni cámaras bronceadoras (salas de bronceado). Pasar de 15 a 20 minutos en una sala de bronceado es tan peligroso como estar un día al sol.
Nombres alternativos
Carcinoma de células basales; Úlcera roedora; Cáncer de piel en célula basal; Carcinoma de célula basal; Cáncer de piel no melanoma; CPNM células basales; Epitelioma basocelular
Imágenes
 Efectos del sol en la piel
Efectos del sol en la piel Cáncer de piel - carcinoma de célula basal en la nariz
Cáncer de piel - carcinoma de célula basal en la nariz Cáncer de piel - carcinoma de célula basal pigmentado
Cáncer de piel - carcinoma de célula basal pigmentado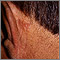 Cáncer de piel - carcinoma de célula basal detrás de la oreja
Cáncer de piel - carcinoma de célula basal detrás de la oreja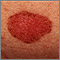 Cáncer de piel - carcinoma de célula basal en propagación
Cáncer de piel - carcinoma de célula basal en propagación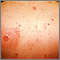 Cáncer múltiple de célula basal por terapia con rayos X para el acné
Cáncer múltiple de célula basal por terapia con rayos X para el acné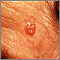 Carcinoma de célula basal en la cara
Carcinoma de célula basal en la cara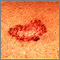 Primer plano de un carcinoma de células basales
Primer plano de un carcinoma de células basales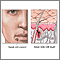 Cáncer de células basales
Cáncer de células basales
Referencias
American Cancer Society website. Skin cancer prevention and early detection. www.cancer.org/content/dam/CRC/PDF/Public/6930.00.pdf. Reviewed April 20, 2017. Accessed October 3, 2023.
Dinulos JGH. Premalignant and malignant nonmelanoma skin tumors. In: Dinulos JGH, ed. Habif's Clinical Dermatology. 7th ed. Philadelphia, PA: Elsevier; 2021:chap 21.
National Cancer Institute website. Skin cancer treatment (PDQ) - health professional version. www.cancer.gov/types/skin/hp/skin-treatment-pdq#section/_222. Updated March 2, 2023. Accessed July 17, 2023.
National Comprehensive Cancer Network website. NCCN Clinical Practice Guidelines in Oncology (NCCN Guidelines): Basal cell skin cancer. Version 2.2024. www.nccn.org/professionals/physician_gls/pdf/nmsc.pdf. Updated September 14, 2023. Accessed October 3, 2023.
US Preventive Services Task Force, Mangione CM, Barry MJ, et al. Screening for skin cancer: US Preventive Services Task Force recommendation statement. JAMA. 2023;329(15):1290-1295. PMID: 37071089 pubmed.ncbi.nlm.nih.gov/37071089/.
Ultima revisión 7/1/2023
Versión en inglés revisada por: Ramin Fathi, MD, FAAD, Director, Phoenix Surgical Dermatology Group, Phoenix, AZ. Also reviewed by David C. Dugdale, MD, Medical Director, Brenda Conaway, Editorial Director, and the A.D.A.M. Editorial team.
Traducción y localización realizada por: DrTango, Inc.











